変形性膝関節症について
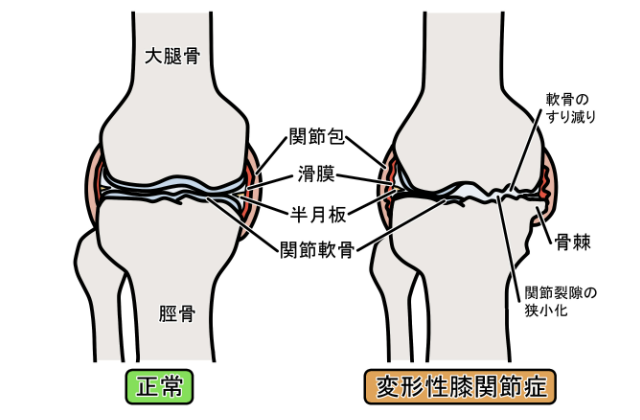
変形性膝関節症とは?
変形性膝関節症とは、様々な原因により関節が徐々に変形が進み、動作時痛や腫れを生じる状態のこと。
膝の関節軟骨が減少し、関節内の滑膜に炎症が起きることで痛みや腫れが出現します。
膝関節に負担が加わることで徐々に骨の変形が進みます。
変形は、止めることができずに数年、数十年かけて進行して行きます。
関節の不安定性や関節拘縮により、関節の動きが制限されて日常生活にも影響をきたします。
症状
変形性膝関節症の重症度により症状は変化します。
- 動き始めの痛み、方向転換の時に痛みがある
- 階段の上り下りの痛み
- 関節の腫れ、重い感じがする(水が溜まる、膝に熱感があるなど)
- 歩行時痛、長時間歩けない
- 膝関節の可動域制限(深く曲げれず正座ができない、膝が伸びないなど)
初期の訴えで多いのが、「動き始めの痛み」です。
そこから、徐々に歩いていると痛みが強くなる、安静時にも痛みが出るなどの症状が出ます。
痛みの原因は?
膝OAの疼痛の主な要因として
①羅患関節軟骨の骨髄内静脈のうっ血
②関節包の骨棘など関節軟骨周辺での摩擦による滑膜炎
③変形や拘縮に伴う関節周囲の筋腱付着部炎
を挙げている。
古賀 良生:変形性膝関節症の概念と治療方針. 変形性膝関節症 - 病態と保存療法. 南江堂. 2008,pp2-17
このように関節内が原因のものと関節外が原因のものと鑑別をして施術を進めていく必要があります。
激しい安静時痛や夜間痛、急な関節の腫れに関しては、関節内が原因で痛みが出現している可能性があるので、一度病院や整形外科で処置をしてもらうことを促しています。
痛みが出ている組織は?
変形性膝関節症の痛みを発している代表的な組織をまとめました。
- 膝蓋下脂肪体
- 筋肉
- 腱付着部
- 靭帯
- 半月板
- 神経性(伏在神経)
などの組織が主に痛みを発しているとされています。
鑑別方法
上記6つの「どの組織が痛むのか?」を詳しく検査していきます。
問診

痛みの原因を鑑別していく中で重要なものとして最初は、「問診」です。
問診で8割病態がわかると言われてもいます。
よく聞くものとして
- いつから痛みが出たのか?
- 痛みの部位は?
- 痛みの範囲は?
- 痛みの経過は?
- どうすると痛むのか?(例:階段の下りるときに痛みが出る)
などです。これ以外の質問も行い、詳細な情報をお聞きします。
触診・各種検査
問診の後には実際に患部を触診を行い、各種検査法で痛みを発している組織を特定していきます。
圧痛により炎症や損傷度合いを確認でき、組織の特定にも有益な情報の一つです。
各種検査は、組織にストレスをかけることで、「痛みの再現性」を確認します。
評価することで痛みの発している組織を的確かつ最短で検証することができます。
当院の施術
問診や検査により、痛みを発している組織を特定できたら、患部の施術を行い痛みの軽減を図っていきます。
そして、患部に加わっているストレスを回避するために、カラダの動き方を修正していきます。
これからは当院で行っている施術を記載していきます。
【ステップ1】緩める

最初のステップ1として、緊張している筋肉の柔軟性を改善させることや、組織間や筋膜の滑走性をします。
膝関節は、股関節や足関節をまたいでいる筋肉が多いため膝関節の周りのみではなく股関節や足関節にもアプローチを行います。
アプローチする組織は、筋肉だけでなかく靱帯、腱、関節包などしびれが出現している際は、神経にも施術を行います。
【ステップ2】整える

ステップ1で筋肉や組織間の滑走性が出たら、関節可動域を整えていきます。
膝関節には伸ばしたり、曲げたりする蝶番のような関節運動の中に少しの回旋も入ります。
その回旋の動きが制限されると膝の伸びや曲げることが制限されて、歩行運動や階段動作に影響があります。
生理的な関節運動を行えるように徒手的に整えていきます。
【ステップ3】鍛える

ステップ2で整えた関節運動を維持できるように筋肉の強化をしていきます。
運動療法は変形性膝関節症の治療ガイドラインで推奨されており、筋力強化により痛みが軽減する症例が多くあります。
しかし、単純な太ももの筋肉を鍛えて終わりではなく、日常生活動作を考えてメニュー作成・指導致します。
そして、自宅でも簡単に行えるようなメニューになりますので継続して、再発予防ができます。